Vasomotion

Faszination Vasomotion
Durchblutung ist alles. Nur bei guter Durchblutung können Organe, Gewebe und Zellen mit Sauerstoff versorgt werden und richtig funktionieren. Doch wer bestimmt, zu welcher Zeit und bei welcher Situation ein bestimmtes Organ wieviel Blut bekommt?
Dafür gibt es im Körper ein wirklich intelligentes Verteilungssystem. Das besteht aus zentralen und lokalen Steuerungen. Sie funktionieren über Nervenbahnen und Botenstoffe im Blut.
Geregelt wird die Blutverteilung über Verengung und Weitung von Blutgefäßen. Wie intelligent und flexibel das funktioniert und was Vasomotion wirklich bedeutet lesen Sie hier.
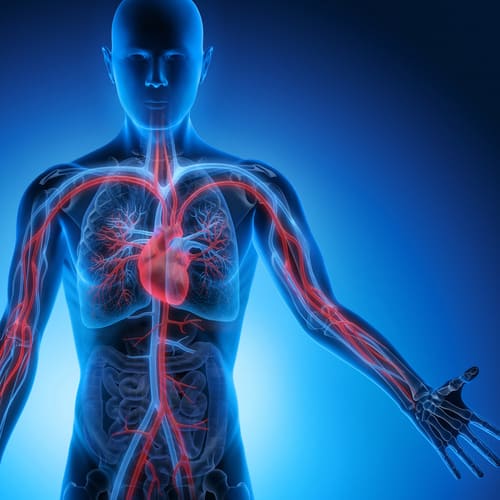
Blutkreislauf
Die Versorgung unserer Zellen erfolgt über den Blutkreislauf, genauer gesagt über den arteriellen Blutkreislauf. Er besteht aus Herz, Arterien, Arteriolen und Kapillaren. Sie alle haben jeweils unterschiedliche Aufgaben.
Das Herz ist die Pumpe, die den Blutkreislauf antreibt. Die Arterien glätten den schwallartigen Blutausstoß des Herzens zu einem gleichmäßig dahinfließenden Blutstrom. Die Arteriolen steuern die bedarfsgerechte Versorgung einzelner Organe und Gewebe. Die Kapillaren geben letztendlich den mitgeführten Sauerstoff an die Zellen ab.
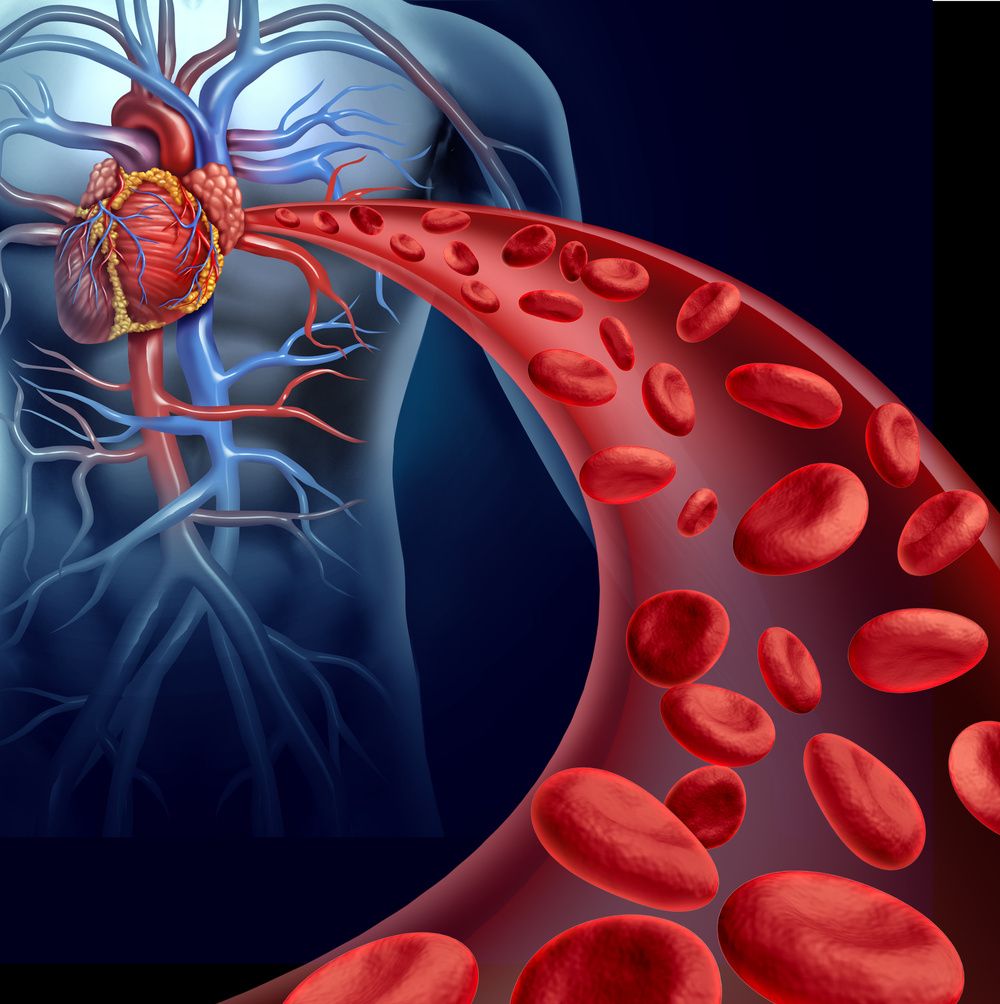
Herz
Das Herz pumpt das Blut stoßweise in die Arterien. Es gibt eine Ausstoßphase (Systole) und eine Ansaugphase (Diastole). Wir sehen das Druckgeschehen beim Blutdruck messen. Der höhere Wert ist die Ausstoßphase, der niedrigere die Ansaugphase.
Den Vorgang können Sie mit einer Luftpumpe vergleichen, die Luft ansaugt und dann stoßweise in einen Luftballon pumpt.
Arterien
Die Arterien nehmen das Blut vom Herzen auf. Sie gleichen den relativ hohen Druck beim Auspressen des Blutes (systolischer Blutdruck) aus dem Herzen gegenüber dem Ansaugen des Blutes in die linke Herzkammer (diastolischer Blutdruck) aus.
Dafür haben sie eine kräftige Muskelschicht mit ringförmigen elastischen Bändern. Stößt das Herz den Blutschwall aus, blähen sich die Gefäßmuskeln wie ein Ballon auf und harmonisieren so den Blutfluss (Windkesselfunktion).
Das können Sie wieder mit einem Luftballon vergleichen, den Sie mit einer Luftpumpe aufpumpen. Stellen Sie sich vor, der Luftballon hat ein Loch, aus dem permanent Luft entweicht. Jeder Luftausstoß weitet den Luftballon, aber die Luft entweicht gleichmäßig, egal ob sie Luft pumpen oder ansaugen.
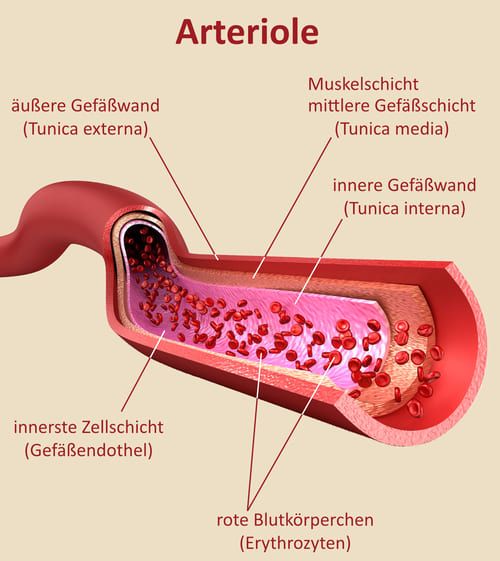
Arteriolen
Von den Arterien zweigen die Arteriolen ab. Sie sind kleiner und fungieren als Unterverteiler. Arteriolen versorgen einzelne Organe wie Leber und Nieren oder Regionen wie Muskeln und Haut.
Die Arteriolen haben auch eine Muskelschicht. Ihre Aufgabe ist die Feinregulierung der Blutmenge für die angeschlossenen Organe oder Regionen.
Kapillaren
Von den Arteriolen zweigen die Kapillaren ab. Sie sind anders aufgebaut als Arterien oder Arteriolen. Die Kapillaren haben keine Muskelschicht.
Sie bestehen nur aus einer hauchdünnen Membran, durch die der Sauerstoff zur Zelle durchschlüpfen kann.
Muskeln als Regler im Blutkreislauf
Es gibt zwei verschiedene Arten von Muskeln. Die gestreiften und die glatten. Die gestreiften Muskeln können sie willentlich bewegen, beispielsweise, wenn sie einen Arm anwinkeln.
Die glatten Muskeln können Sie willentlich NICHT bewegen. Dazu gehört der Herzmuskel. Den können sie nicht zusammenziehen oder entspannen. Gleiches gilt auch für die Muskulatur in den Arterien und Arteriolen. Sie können einer Arteriole nicht sagen „verenge dich“, um den Blutfluss zu einer Schnittwunde im Finger zu unterbinden.
Muskeln der Arterien
Ist Ihnen beim Aufstehen schon einmal schwindlig geworden? Das ist ein Zeichen, dass der Regelmechanismus in den Arterien nicht richtig funktioniert hat.
Um das regulieren zu können haben Arterien eingebaute Blutdruckmesser (Barorezeptoren). Sinkt der Blutdruck in einzelnen Arterien, erhalten die Muskeln der Arterien eine biochemische Botschaft. Sie ziehen sich zusammen und verkleinern den Durchmesser mit dem Ergebnis, dass der Blutdruck wieder steigt. Das geschieht normalerweise recht schnell.

Muskeln der Arteriolen
Haben Sie sich schon einmal richtig den Bauch vollgeschlagen? Sind Sie danach müde und träge geworden? Was ist da passiert?
Ihre Verdauungsorgane müssen mehr arbeiten. Sie verbrauchen mehr Blut. Das führt zu einem Unterdruck in den betroffenen Arteriolen. Auch sie haben Blutdruckmesser (Pressorezeptoren). Diese registrieren den Unterdruck und weiten die Gefäßmuskulatur. Jetzt kann zu den Verdauungsorganen mehr Blut fließen.
Da die gesamte Blutmenge im Körper nicht dafür reicht, alle Organe mit 100% zu versorgen, muss jetzt anderweitig eingespart werden. In diesem Fall wird die Blutversorgung der Muskeln reduziert, damit sie nicht spontan auf die Idee kommen, einen Marathon zu laufen.
Eingang in die Kapillaren
Die Arteriolen achten darauf, dass der Zustrom von Blut zu den Kapillaren immer sehr gleichmäßig erfolgt. Der Grund liegt darin, dass die roten Blutkörperchen immer nur einzeln in die Kapillaren hineinflutschen können.
Das ist wie die Verengung im Straßenverkehr auf nur eine Fahrspur. Das Einfädeln geht am schnellsten, wenn der Zustrom gleichmäßig erfolgt. Durch einen intervallartigen Zustrom würde ein Rückstau mit höherer Unfallgefahr entstehen, aber das Einfädeln als solches wird nicht schneller.
Ein Rückstau von roten Blutkörperchen wäre sogar gefährlich, weil er zu Verklumpungen (Geldrolleneffekt) führen könnte. Das wiederum würde Verstopfungen (Thrombosen) verursachen und die Organfunktion beeinträchtigen.
Um das zu verhindern, glätten die Arteriolen den Zustrom. Das ist der sogenannte Bayliss-Effekt, benannt nach William M. Bayliss, der seine Beobachtung bereits 1902 veröffentlichte.

Regulierung der Gefäßmuskulatur
Die Blutmenge im Körper reicht nicht aus, um alle Organe gleichzeitig mit 100% zu versorgen. Darum setzt eine intelligente Steuerung im Gehirn Prioritäten.
Die Regulierung können sie sich vorstellen wie einen Computer, der Messwerte empfängt, sie auswertet und dann die entsprechenden Einstellungen vornimmt. Es ist ein sogenannter Regelkreis.
Im Körper unterscheiden wir zwei Ebenen.
Die erste Ebene ist eine übergeordnete Regulierung, die über Nervenbahnen auf Arterien und Arteriolen wirkt. Wir nennen sie Zentral-Regulierung.
Die zweite Ebene ist eine nachgeordnete Regulierung. Sie findet nur in den Arteriolen statt. Jedes Organ hat seine eigenen Arteriolen. Ihre Aufgabe ist es, das Organ jederzeit mit der richtigen Blutmenge zu versorgen. Die Regulierung erfolgt über eingebaute Blutdruckmesser und Botenstoffe. Das können Hormone, Proteine, große und kleine Moleküle so wie auch einzelne Ionen sein. Wir nennen sie der Einfachheit halber Lokal-Regulierung.
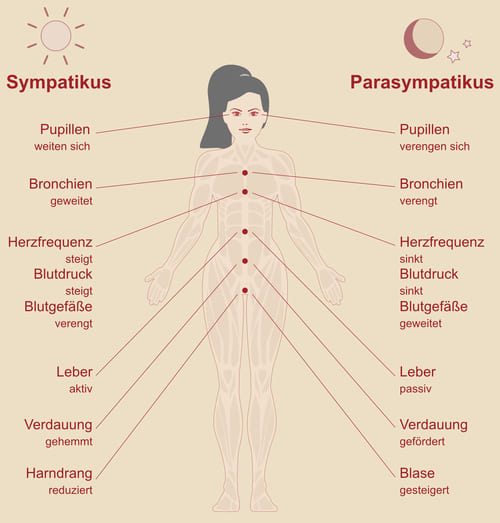
Zentral-Regulierung
Tagsüber sind sie in der Regel aktiv und nachts schlafen Sie. Das stellt unterschiedliche Anforderungen an die verschiedenen Organe.
Tagsüber werden alle notwendigen Systeme auf körperliche und geistige Leistung eingestellt. Die Versorgung von Herz, Lunge und Muskulatur haben Vorrang vor der Verdauung. Nachts ist es dann genau umgekehrt.
Diese Zentral-Regulierung übernimmt das vegetative Nervensystem im Gehirn. Es steuert übergeordnet den Tag-Nacht-Rhythmus des Menschen. Die Aufgabe übernehmen zwei Nerven, tagsüber der Sympathikus, nachts der Parasympathikus.
Der Sympathikus ist durch Nervenbahnen mit den Muskeln der Arteriolen verbunden und regelt durch Anspannen oder Lockern der Gefäßmuskulatur die Gefäßweite.
Lokal-Regulierung
Nach einer kräftigen Mahlzeit, egal ob tagsüber oder nachts, bekommen die Verdauungsorgane mehr Blut zugeteilt, dafür werden andere Organe weniger versorgt.
Die Lokal-Regulierung erfolgt nur in den Arteriolen und ist die Feineinstellung für jedes einzelne Organ. Wenn beispielsweise Leber oder Niere plötzlich mehr Arbeit leisten müssen, benötigen sie kurzfristig mehr Blut. Ist die Arbeit getan, reduziert sich der Blutbedarf wieder. Dafür hat der Körper mehrere Steuerungs-Möglichkeiten.
Verengung des Kapillareingangs
Wird wenig Blut in einem Organ benötigt, können einzelne Kapillaren-Eingänge „abgeschaltet“ werden. Dabei wird die Blutzufuhr auf ein Minimum reduziert. Damit die zu versorgenden Zellen nicht absterben, darf dieser Vorgang nicht allzu lange dauern. Nach rund 15 Sekunden öffnet sich der Kapillaren-Eingang wieder und ein anderer wird dafür geschlossen. So geht es reihum.
Gesteuert wird das über Muskeln, die kurz vor dem Ende der Arteriolen in der Nähe des Kapillareingangs sitzen, die sogenannten vorkapillaren Schließmuskeln (Sphincter precapillaris).
Überlauf-Ventil
Für den Fall, dass zu viele Kapillaren abgeschaltet werden müssten, gibt es eine Art Überlaufventil. Muskeln in speziellen Abzweigungen der Arteriolen öffnen sich. Das Blut kann ohne durch die Kapillaren zu strömen direkt in die Venen abfließen. Diese Abkürzung heißt arterio-venöse Anastomose.
Hormone und Botenstoffe
Der Körper kann viele Stoffe herstellen und in die Blutbahn abgeben. Sie dienen als Bote und können über speziell dafür vorgesehene Rezeptoren die Weitung oder Verengung der Arteriolen auslösen. Das geschieht über mehrstufige biochemische Prozesse. Auslöser ist immer die Freisetzung von Kalzium-Ionen. Hier ist der Vorgang kurz erklärt dargestellt.
Endothel
Das Endothel ist die innere Schicht der Arteriole, die Blut und Gefäßmuskulatur trennen. Im Endothel sitzen die bereits erwähnten Blutdruckmesser und weitere biochemische Rezeptoren.
Die Steuerung erfolgt über die Menge der freien Kalzium-Ionen (Ca2+). Diese produzieren NO (Stickstoffmonoxyd), ein Molekül, das klein genug ist, um durch die Zellmembran des Endothels in die darunterliegende Muskelzelle zu schlüpfen. Dieses NO sorgt dort durch weitere biochemische Reaktionen letztendlich für die Muskelkontraktion.
Vereinfacht lässt sich sagen:
Viele freie Kalzium-Ionen produzieren viel NO und das Gefäß weitet sich.
Wenig freie Kalzium-Ionen produzieren wenig NO und das Gefäß verengt sich.
Beispiel Adrenalin
Haben sie plötzlich Angst, stellt der Körper auf Flucht- und Kampfmodus um. Jetzt wird die Hormonsteuerung aktiv. Aus den Nebennieren wird Adrenalin (auch Noradrenalin) in die Blutbahn abgegeben. In den Arteriolen sitzen spezielle Rezeptoren für Adrenalin (alpha-Rezeptoren), an denen es andockt. Das sorgt dafür, dass freie Kalzium-Ionen gebunden werden, die bekannte Kette der biochemischen Reaktionen gebremst wird und sich die Gefäße verengen.
Beispiel Acetylcholin
Die Gefäßweitung erfolgt auch über Hormone (Botenstoffe). Nehmen wir das Beispiel Acetylcholin (ACh). Es wird in die Blutbahn abgegeben, wenn sich die Arterienmuskulatur weiten soll. Acetylcholin dockt an den sogenannten M3-Rezeptoren an. Das löst einen Prozess aus, der Kalzium-Ionen freisetzt. Die bekannte Kette der biochemischen Reaktionen läuft ab. Das entspannt die Muskulatur, das Gefäß weitet sich und mehr Blut kann fließen.
Viele Botenstoffe
Genaugenommen gibt es jede Menge Hormone und Botenstoffe, die entweder gefäßverengend oder gefäßweitend wirken.
Automatische Weitung
Im Blut schwimmen Wasserstoff-Ionen (H+) mit, die mit bestimmten Proteinen zusammenstoßen können. Das setzt in der Blutbahn Kalzium-Ionen frei, die in die Innenschicht der Arteriolen durchschlüpfen können. Durch die Kette der bekannten biochemischen Reaktionen entspannen sich die Gefäßmuskeln und die Arteriolen weiten sich.
Je enger die Gefäße sind, desto mehr Wasserstoff-Ionen können diesen Weitungseffekt auslösen. Damit versucht der Organismus immer mit möglichst entspannter Muskulatur, also mit maximaler Durchblutung zu arbeiten.
Quelle: http://physiologie.cc/
Quelle: https://www.lecturio.de/magazin/blutkreislauf/

Was ist Vasomotion?
Übersetzen wir den Begriff Vasomotion ins Deutsche, steht „Vaso“ für Gefäß und „Motion“ für Bewegung, also „Gefäßbewegung“.
Wie wir oben gesehen haben, findet eine solche statt. Je nach aktuellem Bedarf weiten oder verengen sich die Arteriolen.
Ist Vasomotion, also die gesteuerte Gefäßbewegung zur bedarfsgerechten Organversorgung mit Blut?
Geprägt wurde der Begriff in den 1920er Jahren, wird aber heutzutage in der allgemeinen Medizin nicht mehr verwendet. Stattdessen spricht man von Gefäßverengung (Vasokonstriktion) und Gefäßweitung (Vasodilatation), weil diese Einzelvorgänge die physiologische Bedeutung beschreiben.
Sehen wir doch mal in die Literatur, was da zum Thema Vasomotion steht.

Brockhaus
Beginnen wir mit dem Brockhaus. Der Begriff Vasomotion ist hier gänzlich unbekannt.

Duden
Geben wir nicht auf und sehen im Duden nach. Hier finden wir Vasomotion erklärt als „Dehnung und das Zusammenziehen der Haargefäße“.
Jetzt wissen wir aber, dass die Haargefäße (Kapillaren) keine Muskeln haben und sich weder zusammenziehen noch dehnen können.
Vielmehr scheinen damit die Verschlussmuskeln am Ende einer Arteriole kurz vor den Kapillaren gemeint zu sein.

Thieme-Verlag
Dann schauen wir doch mal bei den Fachleuten des Thieme-Verlags vorbei.
Sie verwenden den Begriff Vasomotion ähnlich dem Duden, jedoch richtig auf die Verschlussmuskeln am Ende einer Arteriole bezogen.

Medizin und Wissenschaft
In medizinischen oder wissenschaftlichen Publikationen ist so gut wie nichts zum Thema Vasomotion zu finden.
Eine Doktorarbeit ist uns aufgefallen. Sie stammt von Christopher Rose aus 2004, in der er die arteriolären Verschlussmuskeln in Bezug auf Diabetes untersucht. Also wie beim Thieme-Verlag.

Mythos Vasomotion
Das ist wenig Stoff. Vasomotion (auch als Vasomotorik bezeichnet) scheint in der Medizin wirklich keine Rolle zu spielen. Das ist nachvollziehbar, weil Vasomotion in der Physiologie als zusammenhängendes Bewegungsmuster keine funktionelle Bedeutung hat.
Vielmehr finden sich in der Medizin Begriffe wie Gefäßweitung (Vasodilatation) und Gefäßverengung (Vasokonstriktion), weil hinter diesen Begriffen eine physiologische Bedeutung vorhanden ist.

Wikipedia
Versuchen wir es mit Wikipedia. Im deutschsprachigen Wikipedia ist kein Eintrag vorhanden.
Wir suchen weiter. Im englischsprachigen Wikipedia findet sich ein kurzer Artikel. Der stammt vom 3.1.2009
Die deutsche Übersetzung
Englisches Wikipedia zum Thema Vasomotion ins Deutsche übersetzt:
Unter Vasomotion versteht man die spontane, vom Herzschlag, der Innervation oder der Atmung unabhängige Tonus Schwankung der Blutgefäßwände.[1] Die Vasomotion wurde erstmals 1852 von Thomas Wharton Jones beobachtet, doch die vollständigen Mechanismen, die für ihre Entstehung und ihre physiologische Bedeutung verantwortlich sind, sind noch nicht geklärt.[2] Es wurden jedoch mehrere Hypothesen aufgestellt.
Mechanismus
Die intrazelluläre Kalzium (Ca2+)-Konzentration weist in den glatten Gefäßmuskelzellen periodische Schwankungen auf. Man nimmt an, dass dies auf die Freisetzung von Ca2+ aus den intrazellulären Speichern zurückzuführen ist, die durch Inositoltriphosphat und die Aktivierung ryanodinempfindlicher Kanäle erfolgt. Diese Aktivierung führt nachweislich entweder zu Ca2+-„Funken“, d. h. zu hochgradig lokalisierten Kalziumerhöhungen, oder zu „Wellen“, d. h. zu einem globalen Ca2+-Anstieg, der sich über die gesamte Länge der Zelle ausbreitet[3].
Um Vasomotion zu ermöglichen, muss eine Synchronisation zwischen den einzelnen Oszillationen stattfinden, was zu einer globalen Kalzium-Synchronisation und einer Oszillation des Gefäßtonus führt.[4] Es wird angenommen, dass Gap Junctions bei dieser Synchronisation eine große Rolle spielen, da die Anwendung von Gap Junction-Blockern die Vasomotion nachweislich aufhebt, was auf eine kritische Rolle hindeutet.[5] Aufgrund regionaler Unterschiede in der Verteilung und Kopplung von Gap Junctions (homozellulär vs. heterozellulär) wurden mehrere Hypothesen vorgeschlagen, um das Auftreten von Vasomotion zu erklären.[Ein Zitat wird benötigt.]
Als „klassischer“ Mechanismus für die Entstehung von Vasomotorik gilt das Modell der spannungsabhängigen Kopplung[4], bei dem eine hohe Kopplung zwischen den glatten Gefäßmuskelzellen, den Endothelzellen und den Endothelzellen mit den glatten Gefäßmuskelzellen besteht. Ein anfänglicher depolarisierender Strom führt zur Öffnung der spannungsabhängigen Kalziumkanäle, was letztlich zu einer Synchronisierung der einzelnen Kalziumspiegel führt. Bei Patch-Clamp-Aufnahmen erfolgt die Depolarisation in der Endothelschicht zur gleichen Zeit wie in der darunter liegenden glatten Gefäßmuskulatur. Die Ursache des anfänglichen depolarisierenden Stroms ist jedoch noch nicht geklärt. Mathematische Modellierungen deuten auf das Vorhandensein von 2-4 unabhängigen, nichtlinear oszillierenden Systemen hin, die zusammenwirken, um Vasomotion zu erzeugen.[6] Es ist möglich, dass diese Systeme eine depolarisierende Schwelle überschreiten müssen, damit Vasomotion erzeugt werden kann.
Physiologische Rolle
Zur Erklärung der Vasomotion wurden mehrere mögliche Hypothesen aufgestellt. Eine Möglichkeit ist die Erhöhung des Flusses; mathematische Modellierungen haben gezeigt, dass ein Gefäß mit einem oszillierenden Durchmesser mehr Fluss leitet als ein Gefäß mit einem statischen Durchmesser.[7] Vasomotion könnte auch ein Mechanismus zur Erhöhung der Reaktivität eines Blutgefäßes sein, indem der „Latch-Zustand“ vermieden wird, ein Zustand mit niedrigem ATP-Zyklus und verlängerter Krafterzeugung, wie er in der glatten Gefäßmuskulatur üblich ist. Schließlich hat sich gezeigt, dass die Vasomotion in einer Reihe von pathologischen Situationen verändert ist, wobei Gefäße von Hypertonie- und Diabetes-Patienten im Vergleich zu normotensiven Gefäßen veränderte Flussmuster aufweisen[8].
Übersetzt mit www.DeepL.com/Translator

Hypothese Vasomotion
Hier wird Vasomotion im Sinne einer eigenständigen, spontanen, aktiven und rhythmischen Bewegung als unbestätigte Hypothese beschrieben. Zudem sei eine physiologische Bedeutung unklar.
Gemeint sind hier aber nicht Verschlussmuskeln am Ende einer Arteriole, sondern die am Anfang. Diese sollen eine wellenartige Bewegung durch die Arteriole auslösen und so eine Art Pumpfunktion erzeugen.
Wie wir oben gesehen haben ist das physiologisch betrachtet unsinnig und biochemisch betrachtet unmöglich.
Aber so etwas haben wir schon mal gelesen…

Vasomotion als Verkaufshilfe?
BEMER ist ein Magnetfeldgeräte-Hersteller. Sie behaupten, dass Vasomotion im Sinn einer autonomen Eigenbewegung, im Gegensatz zur weltweiten Erkenntnis, nun doch existieren soll, und zwar so ähnlich, wie im englischen Wikipedia beschrieben. Einen Nachweis der Vasomotion bleibt BEMER logischerweise jedoch schuldig.
Zudem ist das Eintragsdatum im englischen Wikipedia (2009) zeitnah zum Verkaufsstart einer neuen Produktegeneration (2010) geschehen.
BEMER geht sogar noch einen Schritt weiter. BEMER behauptet in seiner PowerPoint Verkaufspräsentation, dass Arteriolen rhythmisch schwingen, und zwar die größeren mit 10 Hz, die kleineren mit 33 Hz. Selbstverständlich bleibt BEMER auch diesen Nachweis schuldig.
In den eher familiär gehaltenen Verkaufsveranstaltungen wird diese angebliche rhythmische Gefäßkontraktion als Verkaufsargument genutzt, öffentlich ist jedoch nichts davon zu sehen.
Gehen wir etwas mehr in die Tiefe…

Dr. med. Rainer-Christian Klopp
Herr Dr. Klopp war der „Hausarzt“ von BEMER. Er ist leider schon verstorben. Aber er hat einen fast 600 Seiten dicken Wälzer mit dem Titel „Mikrozirkulation“ geschrieben. Um den zu veröffentlichen hatte BEMER einen Eigenverlag, die „Mediquant Verlag AG“, gegründet. Das war 2008. Den Verlag gibt es mittlerweile nicht mehr.
Schauen wir mal in das Buch hinein. Dr. Klopp schreibt u.a. über Gefäßweitung und Gefäßverengung und führt einen Oberbegriff für beide physiologischen Vorgänge ein: „Vasomotion“, und zwar immer in Anführungszeichen.
Dr. Klopp geht sogar noch einen Schritt weiter. Er unterscheidet den neuen Begriff sogar noch in zwei fundamental unterschiedliche Kategorien. (KLOPP, 2008, Seite 65 ff)
- Die Gefäßweitenänderungen wie oben beschrieben über Nerven oder Botenstoffe über lange Zeiträume wie mehrere Minuten oder Stunden. – Also genau so, wie es die Medizin sieht.
- Eine Gefäßweitenänderungen innerhalb Sekunden. Sie soll spontan erfolgen, also zufällig und ohne äußere Einflüsse. Auslöser sollen „Schrittmacherzellen“ sein, die die Zellen der Gefäßmuskulatur zum Zusammenziehen anregen. Zudem sollen die einzelnen Zellen das Signal an die Nachbarzellen weitergeben, die sich eine nach der anderen Zusammenziehen und so eine Pumpbewegung erzeugen sollen. Also eine Art von „Gefäß-Peristaltik“. Vergleichbar wäre das vielleicht mit dem Melken eines Kuheuters. Lassen sie uns diese Begriffsdefinition zur besseren Unterscheidung als „Klopp-Vasomotion“ bezeichnen.
Damit widerspricht Dr. Klopp im Grunde nach dem Sinn des Bayliss-Effekts, der bekanntlich die Logik hinter der gleichmäßigen Blutversorgung der einzelnen Organe ist.
Organe und Gewebe sind auf eine gleichmäßig fließende Blutversorgung angewiesen. Nicht auszudenken wären die Auswirkungen einer zufälligen und schwallartigen Versorgung der Organe im Sinne der Klopp-Vasomotion. Die roten Blutkörperchen (Erythrozyten) können nur einzeln durch die Kapillaren. Sie können auch nicht schneller durch die Kapillaren, weil vor ihnen ja noch andere rote Blutkörperchen sind. Und wenn von hinten noch andere nachdrücken, käme es folglich zum Rückstau vor den Kapillaren. Das würde unweigerlich zu einer Erythrozyten-Verklumpung (Geldrolleneffekt) führen. Im ganzen Körper würde es zu Gefäßverschlüssen durch Thrombosen kommen. Innerhalb kürzester Zeit wären alle Organe handlungsunfähig und der Mensch tot.
Vergleichen Sie das mit einem Stau auf der Autobahn. Es gibt eine Fahrbahnverengung auf eine Spur (Kapillare). Alle Autos müssen einfädeln. Nun drücken viele Autos von hinten wellenartig nach. Das einfädeln wird dadurch nicht schneller. Der Verkehr in der Fahrbahnverengung auch nicht. Also wird der Rückstau größer. Wenn die Drängler nicht bremsen, gibt es Auffahrunfälle. Die Autoverklumpung verstopft das ganze System. Das ist das Ende des Verkehrsflusses.
Bis zum Jahr 2022, also 14 Jahre später, ist der Bayliss-Effekt nach wie vor aktuell, aber die Klopp-Vasomotion ist außerhalb des Klopp-Umfeldes niemals mehr aufgetaucht. Selbstredend konnte die Klopp-Vasomotion auch niemals nachgewiesen werden.
Wäre die Klopp-Vasomotion nachweisbar, dann wären das hunderte kleine Minipumpen zusätzlich zum Herzen. Das wäre eine Weltsensation. Das wäre einen Nobelpreis wert. Aber den hätte sich wahrscheinlich schon 1902 Herr Bayliss verdient, als er sich intensiv mit Arteriolen beschäftigt hatte.
Das Internet wäre voll mit der Klopp-Vasomotion, der Brockhaus hätte einen Eintrag, der Duden könnte etwas Richtiges schreiben, der Thieme-Verlag hätte ein eigenes Kapitel, im deutschen Wikipedia gäbe es einen Artikel, im englischen Wikipedia wäre die Klopp-Vasomotion nicht als Hypothese beschrieben sondern als Wahrheit, es wären Unmengen an medizinischen Publikationen vorhanden und die Klopp-Vasomotion wäre Lehrstoff beim Medizinstudium.
Doch selbst Dr. Klopp schreibt in seinem Buch von 2008 auf Seite 470:
„Obgleich die in jüngster Zeit [2008, die Red.] erarbeiteten Untersuchungsergebnisse der weiteren kritischen Überprüfung bedürfen und vorläufig noch den Charakter von Arbeitshypothesen tragen […]“.
Also doch nur Marketing?
